Провал оптимизации здравоохранения
Почему в 55 регионах России катастрофически сократилось число врачей: объясняет Евгений Гонтмахер
Фото: Влад Докшин / «Новая газета»

Черная дыра здравоохранения
Провал оптимизации наконец-то публично признала вице-премьер РФ Татьяна Голикова. По ее словам, медицинскую инфраструктуру «никто не трогал с конца 50-х». Число больниц и поликлиник в результате реформ сократилось в два раза. А вице-премьер Антон Силуанов вслух произнес, что множество поликлиник и районных больниц в России находятся «в плохом, если не сказать ужасном, состоянии». Минздрав присоединился к ведомственному «каминг-ауту», признав сокращение врачей в 55 регионах страны (данные 2018 года). Короче говоря, держится здравоохранение сейчас, особенно в регионах, даже не на остаточных ресурсах, а на профессиональной инерции медиков.
31 октября Владимир Путин провел в Калининграде заседание президиума Госсовета, посвященное проблемам здравоохранения. Проблемы стали явно выходить за границы подконтрольности. Похоже, отрасль стала одной большой дырой. Здравоохранение в России — яркий пример того, как благие намерения и огромные деньги превращаются в ничто, когда за дело берутся «эффективные менеджеры».
Что дальше? Дальше в ход опять пойдут деньги. Первичное здравоохранение, успешно разрушенное оптимизацией, планируют восстанавливать очередной деоптимизацией. Всего на сумму 700 миллиардов за три года.
Наталья Чернова, обозреватель «Новой»
Евгений Гонтмахер: «У нас тяжелобольное общество, которому придется вызывать скорую помощь»
Почему российское здравоохранение оказалось на грани катастрофы
Уникальная страна
Основная проблема, как ни парадоксально, в том, что власть не знает реального состояния здоровья нашего населения. В статистике фиксируется только факт обращения к врачу. Это означает, что наша система здравоохранения (и это, кстати, довольно давно было известно) работает только на часть больных людей. А сколько таких в стране на самом деле, мы точно не знаем. Онкологию, например, у нас выявляют в большей части случаев на третьей и четвертой стадии, когда либо уже все безнадежно, либо лечение требует колоссальных денег.
Второй пример — сердечно-сосудистые заболевания. Российский феномен — сверхсмертность мужчин среднего возраста (от 40 до 50 лет). Это когда у мужчины в этом цветущем возрасте внезапно — инфаркт, инсульт и прочее. Часто с летальным исходом. Именно Россия уникальна с точки зрения этой смертности по сравнению со странами такого же уровня и даже ниже. По официальной статистике, треть мужчин не доживает до 60 лет.
Объяснение очевидное — массовая бедность. По данным Высшей школы экономики, у нас две трети семей существуют в режиме выживания, остальные — в режиме развития. Получается,
только треть российских семей, случись что-то экстренное, найдет средства оплатить курс лечения той же онкологии, не дожидаясь бесплатной медицинской помощи.
Читайте также

«На всю Россию 324 детских онколога». Интервью с уволившимся замдиректора НИИ детской онкологии и гематологии онкоцентра Блохина
Большая часть нашего населения просто не попадает в сферу интереса и наблюдения нашей медицины до того момента, пока не случится катастрофа, то есть тяжелое заболевание.
И еще вопрос о доступности помощи. Не везде в стране есть поликлиника действительно «по месту жительства»: встал в электронную очередь, проконсультировался и пошел дальше по своим делам. Даже в Москве, чтобы попасть к узкому специалисту, сначала нужно попасть к терапевту за направлением. И хотя власть уверяет население, что бесплатная медицина у нас качественная, существует огромное недоверие к бесплатному врачу. У нас, между прочим, растет доля людей, которые занимаются самолечением, в том числе среди довольно обеспеченных. Потому что бесплатный врач по нормативу принимает 12 минут. Спрашивает: «На что жалуетесь?» И одновременно в компьютере заполняет историю болезни.
12 минут и не секундой больше, потому что его штрафуют за несоблюдение норматива.
Реальное состояние здоровья нашего населения довольно плохое. Известна классификация, использующая оценки «группы здоровья».
- Самая лучшая — первая, когда человек здоров.
- Ко второй группе относятся «лица, которые имеют патофизиологические и биохимические изменения в организме». Они, например, часто болеют ОРВИ.
- Третья группа: к частым заболеваниям ОРВИ прибавляется «хроническое протекание болезней без обострений на протяжении года».
- В четвертой группе уже появляются «хроническое протекание с обострениями».
- И, наконец, в пятую группу попадают инвалиды. А таковых — около 10% населения.
Кстати говоря, школьники тоже не блещут здоровьем. Выборочные исследования говорят, что у многих выпускников школ уже есть хронические заболевания. Особо выделил бы зубы. Это колоссальная проблема. Где вы найдете бесплатного стоматолога? Формально они есть, но вы попробуйте к ним попасть.
Все это говорит о том, что объем необходимой медицинской помощи, который надо оказать нашему населению, намного больше, чем тот, что оказывается сейчас.
Остаточный принцип
Экономия на медицине в стране тянется еще с советских времен. Есть официальные данные: в России тратится на здравоохранение государственных средств (ОМС плюс бюджет) 3,7% ВВП. В странах Организации экономического сотрудничества и развития (ОЭСР) этот показатель — 6–7%. При этом мы должны иметь в виду, что ВВП на душу населения в этих странах более чем в два раза выше нашего. Но даже эти 3,7% ВВП во многом тратятся неэффективно. В правительстве призывают: «Сначала наведите порядок внутри этих 3,7%, а потом будем думать, как увеличивать финансирование». Это неправильный подход. Надо делать и то, и другое. Потому что пока мы будем наводить порядок, наше население потеряет остатки здоровья.
Тем временем власть призывает к технологическому рывку. У меня вопрос: кто будет работать в этой новой прекрасной экономике будущего? Кого будут учить компетенциям XXI века? Насквозь больное население?
Есть проблема занятости так называемых предпенсионеров. Исследования показывают, что действительно к 60 годам многие мужчины в России не могут физически работать, так как у них уже со здоровьем не очень. В России возрастной рубеж, когда человек считает себя уже пожилым, — 60 лет. А в Европе — 70. Это огромный разрыв.
У нас тяжелобольное общество, которому придется вызывать скорую помощь, иначе будущего вообще не будет.
Читайте также

Доктор Алексей Масчан: «Погибнут тысячи детей и взрослых». В России исчезают базовые лекарственные препараты для лечения онкологических больных. Из-за «патриотизма»
Почему не сработала оптимизация
Считаю, что было бы неплохо провести медицинскую перепись нашего населения с выявлением реального состояния его здоровья. Как это организовать, чтобы обошлось без имитации и принуждения, — непростой вопрос.
Но вот массово обследовать всех детей можно. У нас же теперь образование начинается с трех лет, и почти все дети проводят значительную часть времени в образовательных учреждениях. Что-то можно сделать на месте, что-то — с организованным выездом в поликлинику и диагностический центр. Но на это нужны деньги, которых нет, а также врачи с медсестрами, которые у нас в дефиците.
«Оптимизация» в здравоохранении началась в 2000-х. Казалось, экономика тогда росла, у государства появились дополнительные деньги и можно было много чего сделать в здравоохранении, даже приоритетный национальный проект придумали.
Но вместо того, чтобы заняться организацией доступной медицины, ее решили централизовать: построить высокотехнологичные центры, всех врачей-специалистов перевести в крупные поликлиники. А народ пускай туда ездит
и получает качественную помощь. Но в российских реалиях проект оказался утопией. Во-первых, у нас немыслимые расстояния. Во-вторых, ужасные дороги. В-третьих, а на чем ехать? Не у каждого есть машина. А на общественном транспорте, который ходит в районный или региональный центр два раза в сутки, не наездишься…
«Оптимизация» привела к тому, что численность занятых в здравоохранении стала уменьшаться. Если в 2005 году в государственных и муниципальных медицинских учреждениях работало 4,1 млн человек, то в 2016 году их осталось 3,8 млн. Численность врачей за этот же период сократилась с 690 до 681 тысячи. А ведь объективная потребность в медицинских услугах не стала меньше, а наоборот увеличилась хотя бы из-за старения населения.
Читайте также

Дубинки и палочки. Силовики осадили туберкулезный диспансер, отрубили отопление и свет, чтобы медики не могли помешать окончательной оптимизации
Проблем добавил, конечно же, майский указ президента от 2012 года. Из него следовало, что врачи должны получать 200% от средней зарплаты по региону, а медсестры — 150%. Хороший указ, социально продвинутый. Но что оказалось? Адекватных задаче денег не дали. Поэтому несчастные администраторы — главные врачи больниц и поликлиник — начали людей увольнять, а оставшиеся вынуждены были брать дополнительную нагрузку с не столь значительным повышением зарплаты.
Стали массово переводить санитарок в уборщицы. А в этом качестве они не попадают под президентский указ. Значит, не надо повышать им зарплату.
Кроме того, в медицине весьма распространено огромное неравенство по зарплатам внутри медицинского учреждения. Главные врачи могут получать сотни тысяч рублей в месяц, а простые врачи — 20 тысяч. Но, когда считают среднюю зарплату, сумма выходит довольно приличная.
Что в результате получается? Типовой врач перерабатывает очень сильно. И недаром те из них, кто сейчас протестует в разных частях страны, говорят, что у них нет жизни вообще. Современный врач должен вообще-то работать меньше восьми часов, и тогда у него остается время на отдых и самообразование. Он должен, между прочим, знать английский язык, чтобы знакомиться с современными методами лечения, новыми препаратами. А нашему российскому врачу дай бог вечером до койки добраться.
Выход есть, но он дорого стоит
Когда человек болеет онкологией, ему вряд ли стоит прописывать витамины. Радикальное средство лечения — это, конечно, форсированное увеличение государственного финансирования здравоохранения. Разумеется, надо наводить порядок в том, что есть, но и денег добавлять тоже надо. А деньги есть. Это и профицит бюджета, и Фонд национального благосостояния, и, конечно, речь должна идти о так называемом «бюджетном маневре» — перераспределении бюджетных средств в пользу здравоохранения и образования.
Но кроме дефицита денег есть еще и системная ошибка — российское здравоохранение устроено институционально неправильно. У нас его финансирование идет в основном через ОМС. Давайте посмотрим, что это такое в условиях России? При средней зарплате в 40 тысяч рублей, 5,1% отчислений в ОМС — это 2 тысячи рублей в месяц, в год — 24 тысячи. Это очень и очень мало. Почему? Потому что эта сумма должна обеспечить не только достойные зарплаты врачей и медперсонала, но и содержание матчасти медицинских учреждений, амортизацию оборудования, коммунальные платежи.
Читайте также

«Смена – две недели без перерывов». Как живет провинциальная больница: мизерные зарплаты, дефицит кадров и непомерная нагрузка врачей
У нас действительно из-за того, что слабо первичное звено, которое могло бы лечить человека в самом начале болезни, люди массово попадают в больницу сразу в тяжелом состоянии. И выходит, что 24 тысячи рублей, накопленные за год, могут быть запросто потрачены за пару дней лежания в стационаре.
По сути, система ОМС к страхованию имеет весьма отдаленное отношение. Она могла бы быть эффективной, только когда у большинства населения были бы высокие зарплаты и с их взносов можно было бы обеспечивать квалифицированную дорогостоящую медицинскую помощь.
Агентство Bloomberg регулярно рассчитывает эффективность систем здравоохранения наиболее развитых стран мира. В расчет берется продолжительность жизни, государственные затраты на здравоохранение в виде процента от ВВП на душу населения, стоимость медицинских услуг в пересчете на душу населения. Так вот, в 2018 году среди 56 государств
Россия оказалась на 53-м месте. Лучше нас, например, Колумбия, Казахстан, Венесуэла (!), Алжир…
Будущее страны — под угрозой.
Как тратить деньги
Нужно вводить элементы бюджетной медицины. Допустим, за счет бюджета оплачивать помощь, начиная с узких специалистов (так называемое «второе звено») и заканчивая высокотехнологичной помощью в стационарах. А ОМС пусть оплачивает только первичное звено и скорую помощь. Если страховой платеж (5,1% зарплаты) пойдет только на эти цели, то можно будет радикально улучшить материально-техническую базу и без проблем поднять до достойного уровня ставки (не считая надбавок) врачей и другого медперсонала.
Принципиальный момент — первичное звено должно стать муниципальным. У нас же муниципальная медицина практически уничтожена переводом поликлиник и больниц в региональное подчинение. А вот если граждане избрали свою муниципальную власть, которая отвечает и за первичное звено медицины, то тогда они с нее вправе спрашивать, как используются деньги, которые на это идут.
Все, что касается доступной медицины, — это еще и общественный запрос. Наши люди пассивно ждут изменений. У нас совершенно не развита система оценки врача населением.
Но людей нужно приучать к тому, что заработная плата доктора в какой-то степени зависит и от того, как оценили его работу его пациенты.
Читайте также

Нюта Федермессер: «Простите, что все так медленно». Какой ценой и какими ресурсами приходится формировать в России «Эру милосердия»
Так или иначе, говоря о финансировании здравоохранения, мы упираемся в реформу местного самоуправления. Потому что если мы будем проводить медицинскую реформу и даже дадим на нее больше средств, а воссоздания полноценного местного самоуправления не произойдет, мы снова профукаем выделенные деньги.
Еще одно важное направление реформы — выстраивание цепочки обслуживания пациента: профилактика — первичное звено — специалисты в поликлинике (диагностическом центре) — стационар, а в стационаре отдельно интенсивная терапия и реабилитация. Вот тогда на каждом этапе оказания медицинской помощи можно добиться, во-первых, финансовой эффективности и, во-вторых, самого главного — результативного лечения.
У нас один из признаков бедности (об этом мало кто говорит) — невозможность получить квалифицированную медицинскую помощь. У людей нет денег даже на билет на автобус, чтобы доехать до врача. Это принципиально важный вопрос.
То здравоохранение, которое у нас есть, — это один из факторов, который плодит бедность,
если мы ее понимаем в широком смысле, а не в смысле нищенского монетарного прожиточного минимума. Недоступность общественного базового блага в виде квалифицированной медицины — проблема, которая усугубляет все наши многочисленные трудности внутренней политики.
Читайте также

Здесь смерть наступает раньше, чем заканчивается жизнь. Почему доклад главы московского Центра паллиативной помощи Нюты Федермессер на Совете по правам человека должны прочитать все
За последнее время Владимир Путин провел два совещания по здравоохранению: одно по первичному звену, второе — по зарплатам врачей, прошел внеочередной Госсовет, посвященный проблемам здравоохранения. Розданы многочисленные поручения правительству, но все это — увы! — носит косметический характер.
Повторяется ситуация, о которой сам же президент перед упомянутым Госсоветом сказал: «Смотрите, у нас что происходило в последние годы. Мы несколько раз, как минимум дважды, подходили к вопросу улучшения ситуации в первичном звене здравоохранения, в здравоохранении в целом и в первичке в частности. Исходили из того, что нужно поддержать регионы и муниципалитеты с федерального уровня. Один раз сделали и, в общем-то, приличные деньги туда направили из федерального бюджета. Прошло какое-то время — выяснилось, что необходимо вернуться к этому вопросу, опять с федерального уровня. Опять сделали и поддержали. Еще лет пять прошло — выяснилось, что (рассчитывали-то на что — на то, что в регионах и муниципалитетах достигнутый уровень будет поддерживаться и развиваться) не получается, и опять пришли к ситуации, при которой нужно снова с федерального уровня предпринять дополнительные усилия и вливать дополнительные деньги. Это системная проблема».
Какая схема решения всех вопросов, в конечном счете, будет выбрана? Загасить это дело очередными финансовыми вливаниями без изменения системы. Но с корнем проблемы, а именно — неэффективными взаимоотношениями общества, системы здравоохранения и государства — никто разбираться не будет. Потому что боятся реформ: вдруг что-то не так сделаешь и вызовешь публичное недовольство, как это произошло не так давно в пенсионной сфере. Поэтому давайте оставим все как есть — народ ведь у нас терпеливый, ко всему привычный. В краткосрочной перспективе (может быть, даже до 2024 года) это самая выигрышная для власти логика поведения. Но, упустив ближайшие годы для давно назревших реформ, мы рискуем их уже никогда не провести. А это прямая угроза устойчивому развитию России.
Друзья!
Если вы тоже считаете, что журналистика должна быть независимой, честной и смелой, станьте соучастником «Новой газеты».
«Новая газета» — одно из немногих СМИ России, которое не боится публиковать расследования о коррупции чиновников и силовиков, репортажи из горячих точек и другие важные и, порой, опасные тексты. Четыре журналиста «Новой газеты» были убиты за свою профессиональную деятельность.
Мы хотим, чтобы нашу судьбу решали только вы, читатели «Новой газеты». Мы хотим работать только на вас и зависеть только от вас.
Коронавирус в России 2020 последние новости сегодня, пришла болезнь из Китая, китайская эпидемия в России
То, чего опасались все россияне, от мала до велика, случилось. Заразная новая болезнь из Китая пришла в Россию. Зарегистрировано сразу два случая заболевания. Как чувствует себя сегодня коронавирус в России 2020. Последние новости читайте в моём блоге. День за днём буду отслеживать самые знаменательные и значимые события. Так сказать, писать историю пандемии инфекционного коронавируса в РФ. Есть ли новые заболевшие. Сколько случаев инфицирования. В каких регионах РФ. Есть ли выздоровевшие. Каковы симптомы болезни. Китайская эпидемия в России предстанет перед читателями в полном объёме.

Напомню, новый вид коронавируса вызвал вспышку вирусной пневмонии в китайском городе Ухань провинции Хубэй в конце прошлого года. В январе 2020 года сообщения об этом появились в мировых СМИ. Новый штамм коронавируса получил цифровой код 2019-nCoV.
В городе Ухань, эпицентре эпидемиологической вспышки лёгочной пневмонии, на 31 декабря 2019 года было 27 заболевших. На 5 января 2020 года их стало уже 59. 10 января в китайском городе Ухань умер первый заболевший новым типом коронавируса.
6 января 2020 года был зарегистрирован первый случай заболевания новым китайским коронавирусом за пределами страны – в Японии. Заболевший мужчина накануне вернулся в японскую префектуру Каганава из Уханя. Следующей страной, в которую проникла заразная эпидемия, стала Южная Корея. Затем последовали Гонконг, Макао, Тайвань, Таиланд, США, Вьетнам, Сингапур, Франция, Малайзия, Непал, Австралия. Первый смертный случай от нового коронавируса за пределами Китая был зафиксирован на Филиппинах 1 февраля 2020 года.
Когда пришла болезнь из Китая в Россию 2020
Россию этот названный гость посетила уже в третьем десятке стран. Сообщения в СМИ о сразу двух инфицированных уханьской пневмонией на территории РФ появились 01.02.20.
В Забайкальском крае и Тюменской области были изолированы с легкими признаками респираторной инфекции парень и девушка. Обследование подтвердило опасения врачей. Первые инфицированные коронавирусом в России оказались гражданами Китая. Они вернулись в Россию с новогодних каникул в последних числах января. Болезнь протекала в лёгкой форме.
Сейчас, то есть на 02.02.20, больные чувствуют себя удовлетворительно. Готовятся к выписке. В окружении первых заболевших пневмонией, больше инфицированных людей эпидемиологи не нашли.
Примечательно, что накануне проникновения инфекции коронавируса из Китая на территорию России, директор Национального медицинского исследовательского центра фтизиопульмонологии (НМИЦ ФПИ) Минздрава России Владимир Чуланов авторитетно заверил россиян, что опасность эпидемии реальна. Но дойдёт коронавирус до России не раньше середины февраля.
Безответственное заявление, мягко говоря.
Коронавирус последние новости сегодня 03.02.20
Последние ссобщения о развитии коронавирусной инфекции на территории России не вызывают опасения. Ситуацию эпидемиологи держат под контролем. По прежнему в «красной зоне» два региона РОссии — Забайкалье и Тюменсская область. Здесь зарегистрированы первые заболевшие коронавирусом в России. В настоящее время они лежат в больнице и идут на поправку.
Сегодня, 04.02.20 г., на утро, новых случаев заражения коронавирусом в России не зарегистрировано.
О коронавирусе в РФ официально
Премьер-министр РФ Михаил Мишустин подписал постановление правительства. Согласно принятому решению коронавирус внесён в список опасных для населения заболеваний.
Постановление сегодня, 02.02.20 размещено на на сайте правительства. В нём говорится:
«Правительство РФ постановляет: перечень заболеваний, представляющих опасность для окружающих (. ) дополнить пунктом 16 следующего содержания: коронавирусная инфекция (2019-nCoV)».
Сегодня, 3 февраля 2020 года глава правительства РФ Михаил Мишустин заявил, что в России приняты все необходимые меры для предотвращения распространения эпидемии коронавируса в РФ. Премьер не исключил вероятность депортации заболевших граждан Китая с территории России.
Китайская болезнь 2020 симптомы в России
Минздрав России выпустил временные методические рекомендации по китайскому коронавирусу 2019-nCoV. В них говорится, что вирус может спровоцировать у человека инфекционные заболевания. Это может быть и ОРВИ, пневмония, и септический шок. Молодые люди и дети оказались менее восприимчивы к этому заболеванию.
Средней возраст заболевших в городе Ухань, эпицентре эпидемии, около 31 года. В тяжёлой форме переносят заражение пациенты от 60 лет и старше. 25% заболевших находятся в критическом состоянии между жизнью и смертью. Смертность от коронавируса составляет 4%.
Первыми симптомами заражения неизвестной китайской болезнью, чаще всего, становятся головные боли, кровохарканье, понос, тошнота и рвота. Повышается температура только у 90% зараженных. У 80% начинается кашель. 55% инфицированных больных жаловались на одышку. 44% заболевших отмечали утомляемость и мышечные боли.
Минздрав ещё раз напомнили, что больные разносят заразу уже в инкубационный период заболевания. Коронавирус в России медики готовы встретить в полной готовности.
Последствия коронавируса для человека в России
Какие последствия от китайского коронавируса для излечившихся от болезни? На этот вопрос сегодня ответили специалисты Минздрава России. Свои выводы они сделали на основании наблюдений за больными коронавирусом в Китае
Инфицированный вирусом уханьской пневмонии 2019-nCoV чаще всего страдают острой респираторной инфекцией, пневмонией без дыхательной недостаточности и с острой дыхательной недостаточностью, острым респираторным дистресс-синдромом. Наблюдалось у больных проявление сепсиса и септического шока.
Заражение крови, при тяжёлой форме заболевания, было зафиксировано у 25% пациентов. Из них 5% находятся в критическом состоянии, 4% умерли.
Помимо этого, у трети заразившихся коронавирусной инфекцией, развилась гипоксемия. Это пониженное содержания кислорода в крови. Пневмония и острый респираторный дистресс-синдром наблюдается практически у всех пациентов с тяжёлым течением заболевания.
Средний возраст заболевших в Ухани чуть больше 40 лет. Тяжелее всего переносят инфекцию пожилые люди за 60 лет с сопутствующими заболеваниями. Такими как сахарный диабет, артериальная гипертензия и иные сердечно-сосудистые недуги.
Россияне в эпицентре вспышки эпидемии коронавируса
130 россиян намерены покинуть китайскую провинцию Хубэй, откуда начал распространяться новый тип коронавируса по миру. Они выказали свою готовность представителям нашего посольства. Однако, окончательное решение уехать или остаться в эпицентре эпидемии пока приняли не все. Еще около 70 человек попросили время для принятия окончательного решения. О порядке и времени эвакуации будет объявлено дополнительно.
Затягивать с этим не станут. Пять военных самолетов, для экстренной вывозки россиян из очага заражения, уже прибыли на аэродром в Восточном военном округе.
Коронавирус в России нежеланный гость
С 31 января Россия ограничила железнодорожное сообщение с Китаем. Остался на маршруте только один прямой поезд Москва – Пекин.
Одновременно закрыты 16 пропускных пунктов на границе с КНР. В нескольких российских регионах временно приостановили выдачу виз гражданам этой страны.
Ограничено и авиационное сообщение с Китаем. С первых чисел февраля в это страну осуществляет полёты только один регулярный рейс Москва-Пекин.
Так что коронавирус в России никто с распростёртыми объятиями не ждёт.
Самые крупные и опасные эпидемии в России за последние сто лет
Эпидемия испанки в 1918—1919 годах
Эпидемия испанки считается самой массовой пандемией гриппа в истории человечества. По всей планете вирусом было заражено около 400 млн. человек. Каждый четвёртый из заболевших умер. Это около 100 млн. человек.
В советской России испанка унесла жизнь у 3 млн. человек. 3,4% населения страны оказалось на кладбище. Жертвами пандемии испанки стал Яков Свердлов.
Эпидемия менингита в России в 1930-40-е годы
Количество заболевших на 100 тысяч населения выросло до 50 человек.
В Великую Отечественную войну и после неё болеть было некогда и эпидемия менингита пошла на убыль. Вернулась она в 60-х годах. Причину вспышки заболевания эпидемиологи определили только в 1997 году. Разновидность менингококка – возбудителя болезни занесли в страну из Китая.
Пандемии азиатского гриппа в 1957 году
Эпидемия гриппа захлестнула страну в мае 1957 года. Тогда заболели в России не менее 21 млн. человек.
Пандемия русского гриппа в 1977 году
Пандемия гриппа началась в нашей стране. За что болезнь и получила название «русский грипп». Вирус избирательно косил преимущественно юношей и девушек в возрасте до 20 лет. В СССР статистика заболеваемости и смертности от пандемии русского гриппа не разглашалась. В мире его жертвами стали около 300 тыс. человек.
Эпидемии чумы в России и СССР
Чума в стране развитого социализма считалась пережитком прошлого. Чумные эпидемии в СССР были известны узкому кругу посвящённых. Впервые её легочная форма распространилась в Приморском крае году. Пришла к нам зараза опять же из Китая.
Позже чума давала о себе знать с пугающей регулярностью. В 1939 году заболели чумой люди в Москве. 1945 – на юге Волжско-Уральского региона и Средней Азии. 1946 – в Прикаспийской зоне и Туркмении. В 1947–1948 годах – в Астраханской области и Казахстане. Потом в 1949 году была Туркмения. 1970 – Приэльбрусье. 1972 – Калмыкия. 1975 – Дагестан. 1980 – Прикаспийская зона. 1981 – Узбекистан и Казахстан.
Это далеко не полный перечень эпидемий чумы в СССР. С 1920 по 1989 год чумой в России заболели 3639 человек. Жертвами болезни стали 2060 человек.
С конца 50-х годов врачи, для лечения чумы, начали использовать стрептомицин. Это позволило свести число смертей от заразы до единичных случаев.
Стоит ли нам опасаться, что коронавирус в России, когда чуму пережили.
Эпидемия холеры в России и СССР
Считалось, что с холерой в СССР покончено. Однако в середине 1960-х годов она неожиданно вернулась. Для планеты это была уже седьмая пандемия холеры. Очередная началась в 1961 году в Индонезии. Зараза быстро расползлась по миру.
Первый случай заболевания холерой «эль-тор» в СССР был зафиксирован в 1965 году. Вирус проник из Афганистана вместе с наркотиками. Холеру обнаружили в Узбекской ССР. Карантинную зону закрыли намертво. Около 9000 тысяч солдат вели патрулирование по её периметру круглосуточно. Холерный очаг был изолирован.
В 1970-м году холера вновь дала о себе знать. На этот раз холерой заболели два студента в Батуми. От них зараза стала распространяться дальше. 27 июля 1970 года первые случаи заболевания холерой были зафиксированы уже в Астрахани. Ещё через два дня появились первые жертвы эпидемии.
Ситуация в Астрахани стала развиваться стремительно. Она и приняла на себя основной удар эпидемии холеры. Всего было выявлено 1120 носителей вируса холеры и 1270 больных. Умерли 35 человек.
Эпидемия СПИДа в России и СССР
СПИД в СССР считался болезнью проституток, наркоманом и гомосексуалистовВ 1986 году министр здравоохранения РСФСР так прямо и сказал по телевизору: «В Америке СПИД бушует с 1981 года, это западная болезнь. У нас нет базы для распространения этой инфекции. Так как в России нет наркомании и проституции».
Увы. Всё у нас было, а чего недоставало, так этого щедро отсыпали году перестройки. К 1988 году было выявлено более 30 больных СПИДом. В этом же году умер первый заболевший от инфекции.
Первым заразившимся ВИЧ в СССР считается запорожский инженер Красичков. Он работал в Танзании. Там и заразился. Инженер Красичков был пассивным гомосексуалистом. Вернувшись в 1985 году в Москву, он «наградил» СПИДом еще 30 человек.
На начало «святых 90-тых» в России и СССР было зафиксировано около тысячи случаев заболевания СПИДОм.
Коронавирус в России: как защитить себя от эпидемии
На сайте Роспотребнадзора специалисты выложили инструкцию по профилактике инфекционной эпидемии. Из неё вы узнаете не только, как защитить себя от заражения коронавирусом. Но и о том, что такое коронавирус, как он передаётся. Как лечить заболевание. Какие есть средства от китайской пневмонии. Наконец, как определить у себя наличие коронавируса.
Новый опасный коронавирус 2020 уже пришёл в Россию. Число заболевших китайской болезнью пока незначительное. Будут ли новые случаи? Насколько масштабной будет и как долго продлится эпидемия коронавируса 2020 в России? Сейчас говорить об этом сложно. Увидим. Будем надеяться на лучшее и не опускать руки перед худшим.
Сколько на самом деле больниц в России.
сайт Медицинская база данных «Адрес-МЕД»
Основной показатель качества здравохранения это ожидаемая продолжительность жизни. В условиях социалистической медицины, на протяжении 40 лет, с 1964 по 2004 год, этот показатель падал. Причем он падал, не только в СССР а во все социалистической Европе, за парой исключений: Албании и ГДР. В Албании и Молдавии он был так низок, что просто еще рос до значений СССР 1964 года. Ну а ГДР, надо было сравнивать с соседней ФРГ, (ОПЖ на 3 года меньше), а не с социалистическим блоком.
По большому счету, для сравнения капиталистической медицины и социалистической достаточно сравнения восточной и западной Германии. Все прекрасно видно на одном народе. Как и в ЮК и КНДР. Как только социалистическую медицину заменяют капиталистической, идет резкий рост продолжительности жизни
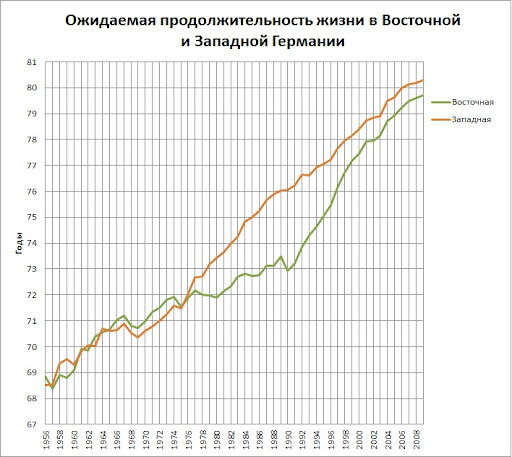
Так произошло во всех социалистических странах. Единственное различие, что в разных странах убогую социалистическую медицину где то сломали раньше, как в ГДР, Чехословакии и Польше. Позже всего ее сломали в Белоруссии в 2005, предпоследней была Россия в 2003. Кто то скажет что есть пример Кубы. Но на самом деле мы не знаем, основные демографические показатели Кубы. Основной кубинский экспорт это дешевые кубинские врачи в горячих точках для ВОЗ и ООН. Поэтому ВОЗ молчит тихо принимая сведения, которые предоставляет режим. Ну а то что во времена Батисты, Куба уже была самой передовой страной в латинской Америке, с младенческой смертностью в два раза ниже, чем в РСФСР , уже о чем то говорит. Достаточно было не испортить.
То что ожидаемая продолжительность жизни в РСФСР падала, не смотря на все усилия, пытались замаскировать самым большим в мире числом больниц и врачей на душу населения. Только медицина, в 70-е уже мало что решала. Главным условием для роста ОПЖ стал здоровый образ жизни каждого человека. Для СССР держащей первые места в мире по потреблению крепких спиртных напитков и табакокурению, такое было просто накладно для бюджета. Переехавшие в город сельские жители, получившие кучу свободного времени, предпочитали его тратить на алкоголь, а не на пробежки по паркам. А государство с его монополией на спиртное и изготовление табачных изделий, радовалось доходам.
Конечно, то что ныне ожидаемая продолжительность жизни растет по полгода за год, теперь очень не нравится любителям СССР. И они пытаются всячески принизить это главные критерий здравохранения. Дескать, есть некая правильная “средняя продолжительность жизни”, которую мы никогда не узнаем. А не “лживая” путинская ОПЖ, ожидаемая продолжительность жизни, вероятность сколько в среднем проживут только рожденные малыши с учетом смертности, которая вычисляется по таблицам смертности для поколения каждого года рождения.
Но поскольку мы никогда не узнаем, придуманную советскими правильную “средняя продолжительность жизни”, то все это звучит неубедительно. Приходится через раз нагнетать жуть про сокращение больниц. Дескать скоро больниц станет столько же, сколько в 1913 году. Для этого на росстате смотрится число медицинских организаций, оказывающих стационарную помощь, это число и называется больницами. То что число медицинских организаций, оказывающих стационарную помощь и число больниц совершенно разные вещи, до туповатых любителей СССР, как то не доходит.
Почему при сокращении числа этих медицинских организаций, растет число врачей, и пропускная способность больных, вообще остается за гранью их понимания.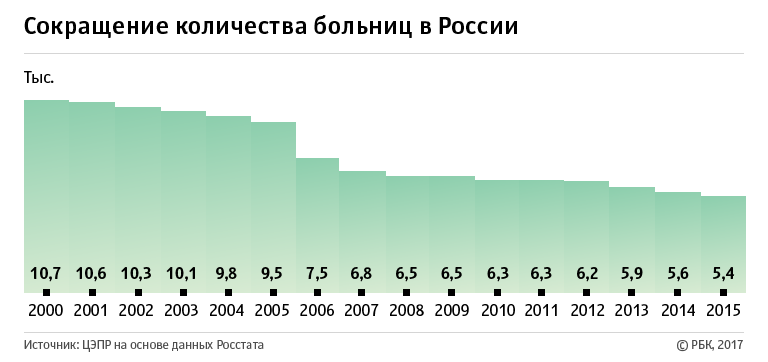
Да действительно, В России по итогам прошлого года насчитывалось 7318 медорганизаций, в том числе 6228 оказывающих медицинскую помощь населению. Такие данные приводятся в статистическом сборнике Минздрава за 2018 г. Вот только это не равносильно сокращению числа больниц. К примеру
В прошлом году 2018 году в Ярославле в одно юридическое лицо были объединены четыре медучреждения в центральных районах города. Тогда же к ярославской областной психиатрической больнице присоединили рыбинскую, объединили областной тубдиспансер с детским туберкулезным санаторием “Бабайки”, а также ярославскую областную и две городские стоматологические поликлиники.
В 2019 году слиянию подверглись третья и седьмая больницы в Заволжском районе Ярославля. Сейчас в процессе реорганизации находится еще четыре ярославские клиники – вторая, восьмая, десятая и имени Семашко, две рыбинские – первая и шестая, а также областная станция скорой медпомощи и Центр медицины катастроф.
Число юридических лиц и число больниц это совершенно разные числа. Сколько же на самом деле больниц в России. Для этого заглянем на сайт Медицинская база данных «Адрес-МЕД» , который с радостью и бесплатно вышлет вам все адреса медицинских учреждений России.
Возьмем из справочника только больницы и сложим общее количество. Получим 14,5 тысяч больниц. Причем больниц, а не юр адресов или учреждений.
И сравним это число с пропагандой русофобов. Как то 12800 советских больниц, на фоне 14474 современных , как то теряются. Ведь русофобы считают юр.лица, а не больницы.
Так и хочется их попросить а предъвите весь список ваших больниц. Увы его у них нет. А у меня список больниц есть..png)
Ну а что касается международных сравнений, то я как то об этом писал.
Состояние российской медицины на фоне самых развитых стран мира
В 2013 году, в последнем году сравнения
Россия занимает третье место в мире по числу врачей на душу населения
Россия занимает третье место в мире по числу госпиталей на душу населения
Россия занимает третье место в мире по числу врачебных коек на душу населения
Россия занимает четвертое место в мире по числу выписанных из больниц людей. ( в других странах они умирают)
Россия занимает шестое место в мире по количество посещений врачей на душу населения
Сколько в России врачей сейчас и было в прошлом
Из 450 профессий, которые сегодня существуют в российской экономике, только 28 относятся к массовым. Именно в них заняты 36 миллионов россиян – ровно 50 процентов от всех работающих граждан страны.
К такому выводу пришли авторы аналитического доклада из Центра трудовых исследований НИУ “Высшая школа экономики” Владимир Гимпельсон и Нина Вишневская. Они выяснили, что больше всего россиян – около 14 процентов – заняты всего в двух профессиях, для овладения которыми достаточно окончить школу и специальные курсы.
Причем первая профессия – водитель – остается самой массовой в России на протяжении последних 15 лет. Сегодня семь процентов россиян, или пять миллионов человек, ежедневно колесят по дорогам, перевозя грузы или пассажиров.
Продавцов немногим меньше – 6,8 процента. Как отмечают авторы исследования, с 2000 года их число значительно увеличилось, так как бурно росла и развивалась сама отрасль торговли. Сейчас основной персонал сосредоточен в супермаркетах и торговых центрах. На третьем месте по массовости – профессия школьного учителя. Два миллиона россиян (2,8 процента работающего населения) несут доброе и вечное молодежи.
Одна из самых многочисленных групп – неквалифицированные рабочие. Объединив в нее несколько видов занятости (грузчики, подсобные рабочие, уборщики, сторожа, вахтеры, лифтеры, гардеробщики, упаковщики) исследователи получили “армию” почти в пять миллионов человек (6,8 процента от общего числа работающих).
940 тысяч человек в России трудятся врачами, при этом 65 процентов из них старше 40 лет.
Свыше 2,6 миллиона россиян (3,6 процента) специализируются на финансах. Это бухгалтеры, экономисты, специалисты по финансам и кредиту. Более 970 тысяч человек трудятся юристами.
В списке самых распространенных профессий также медицинский персонал, повара, работники детских садов, архитекторы, инженеры, госслужащие, сварщики, сборщики и ремонтники промышленного оборудования, плотники, столяры, электромонтажники, машинисты, руководители производственно-эксплуатационных подразделений.
А вот нужная и почетная профессия врача оказалась аж на 18-м месте. Исследователи насчитали всего около 940 тысяч ее представителей (или 1,3 процента от всех работающих). За последние 15 лет она прибавила в весе только 0,1 процента.
В IT-отрасли, которая развивает цифровую экономику будущего, занято тоже совсем немного людей – 720 тысяч. Трудятся программистами, разработчиками и аналитиками компьютерных систем в основном молодые люди. Восемь из десяти работников этой отрасли моложе 40 лет. Это объясняется тем, что массовое распространение компьютерных технологий, как и интерес к ним при выборе будущей профессии, началось сравнительно недавно.
К молодежным исследователи относят также профессии экономистов и юристов высшей квалификации: 62 процента занятых в них моложе 40 лет. А вот среди учителей и врачей больше людей старшего возраста. “Часть молодых специалистов примерно в 30 лет уходит из профессии, в итоге около 60 процентов учителей и 65 процентов врачей старше 40 лет. С учетом доминирования в этих видах деятельности женщин, у которых пенсионный возраст начинается с 55 лет, мы наблюдаем быстро стареющие профессиональные группы. Если данные профессии не получат значительный приток молодежи в ближайшие годы, то их численность через 10-15 лет резко сократится”, – говорится в докладе.
А вот кому не стоит переживать за свое будущее, так это людям с головой и руками. По мнению советника гендиректора ВНИИ труда Министерства труда и социальной защиты РФ Николая Волгина, в ближайшие годы спрос на инженеров останется стабильным. Причем зарплаты у них уже не мизерные, как принято считать: в Москве , например, инженер получает 75-80 тысяч рублей в месяц, главный инженер – от 100 тысяч.
“У нас вполне успешно продолжается политика импортозамещения, открываются новые предприятия по выпуску продуктов, бытовой техники, одежды, косметики – всего того, что раньше везли из-за рубежа, – подчеркивает Волгин. – И на всех этих предприятиях нужны и инженеры, и конструкторы, и технологи, и механики”.
На втором месте по востребованности, по его мнению, будут рабочие профессии: станочник, токарь, фрезеровщик высоких 6-8-го разрядов. “Мало осталось мастеров с “золотыми руками”, – напоминает он. – И все старой закалки. Когда в конце 1990-х заводы стали закрываться, люди пошли кто куда: в охранники, торговать на рынки. Большинство в профессию так и не вернулись. А чтобы стать высококвалифицированным рабочим, нужно постоянно совершенствовать мастерство”.
Эксперты считают, что необходимо еще не менее пяти лет, прежде чем подрастет новая смена токарей и слесарей. “Это будут уже современные мастера, – продолжает заведующий лабораторией прогнозирования трудовых ресурсов Института народнохозяйственного прогнозирования Российской академии наук Андрей Коровкин. – Те, кто умеет сначала смоделировать будущую деталь на компьютере, а уж потом изготовить ее. Таких рабочих готовят современные колледжи. Спрос на них всегда будет”.
Третье место по востребованности поделят врачи, экономисты, юристы и продавцы. Говоря о здравоохранении, Николай Волгин отмечает: “Сейчас у каждого пациента есть выбор: поликлиники, больницы, врачей. Поэтому спрос как в госучреждениях, так и в частных клиниках на хороших докторов сохранится. Что касается юристов и экономистов, то сейчас бизнес заинтересован в стратегическом планировании, ему нужны грамотные специалисты. Ну а без продавцов и вовсе никуда, даже когда у людей денег мало, товары все равно покупают”. Ну и по-прежнему востребованы будут секретари, бухгалтеры, водители, кассиры.
Современные немцы не могут однозначно решить, какие профессии они считают лучшими. Поэтому, как показывает опрос института Fowid, лишь две однозначно нравятся большинству, а остальные собирают менее 50 процентов голосов. Наибольшим уважением в обществе неизменно пользуются врачи (76%). На втором месте – медсестры (63%), на третьем – полицейский (49%). Затем идут учитель (41%) и квалифицированный мастер (38%). С большим отрывом за ними следуют священник (29%), инженер и профессор (26%), адвокат (24%), аптекарь (22%), офицер (12%) и политик (10%). Юноши и девушки, которые после школы отправляются на профобучение, чаще всего выбирают розничную торговлю, уход за престарелыми, авторемонт, работу в медицинских учреждениях, работу слесарем и электротехником.
Топ-лист наиболее востребованных специальностей в Турции в текущем году и ежемесячная зарплата в долларах США выглядят следующим образом: программист (2500 долларов), инженер промышленного сектора (2300 долларов), юрист (2100 долларов), инженер-строитель (1700 долларов), терапевт (1600 долларов), менеджер по продажам (1450 долларов), полицейский (1300 долларов), учитель средней школы (1100 долларов), кассир в супермаркете (800 долларов). По данным отвечающих за сбор налогов турецких ведомств, самыми престижными и высокооплачиваемыми профессиями в 2017 году в стране считаются: специалисты в области факторинга (комплекс финансовых услуг для производителей и поставщиков, ведущих торговую деятельность на условиях отсрочки платежа). Такие специалисты зарабатывают около 438 000 долларов в год. Сотрудники фирм-посредников – 437 000 долларов в год.
Специалисты, занятые в сфере производства аккумуляторов, – 224 000 долларов в год. Юристы, занимающиеся регистрацией прав на интеллектуальную собственность, – 180 600 долларов в год. Предприниматели, которые производят воздушные шары, дирижабли и дельтапланы, – 102 100 долларов в год. Нотариусы – 93 000 долларов в год. Строители железных дорог – 72 400 долларов в год. Лицензированные бухгалтеры государственных учреждений – 71 200 долларов в год.
В Польше не подсчитывают официальное количество специалистов тех или иных профессий, однако статистические данные о том, каких специалистов на рынке слишком много, позволяют сделать выводы о наиболее распространенных видах деятельности. И в 2017 году, по данным “Барометра профессий”, который ведут специалисты региональных бирж труда, такими профессиями были: экономисты, философы, историки, политологи и культурологи, учителя, сотрудники туристических фирм, госчиновники, специалисты пищевой отрасли. Похожий список в польских СМИ публикуют в качестве ответа на вопрос, представителям каких специальностей сложнее всего трудоустроиться после окончания вуза.
Подготовили Анна Розэ (Берлин), Станислав Хамдохов, Ариадна Рокоссовская
Китайцы описали смерть от коронавируса
«Температуры у мамы не было, в больницу ее не брали»
01.02.2020 в 01:21, просмотров: 304397
Ира за обедом мрачно сказала: «Я боюсь коронавируса». Назавтра она не пришла — температура 39. Все последние дни мы с коллегой Ирой на работе лопатили коронавирусную тему. Нам, и правда, стало боязно.

Россияне, конечно, не закусывают полуживыми летучими мышами, а по населению с Уханем (11 миллионов) сравнима только Москва.
С другой стороны, партия «Единая Россия» все же не простирает свои руки так далеко в дела человеческие, как коммунистическая партия Китая, дисциплина россиян далека от китайской, и носить повсюду маски мы не приучены. Чихающие гриппозные персонажи, которым плевать на окружающих — норма.
И, кстати, вам когда-нибудь делали тест хотя бы на вид гриппа? Мне — ни разу в жизни. Вот когда в декабре на ровном месте заломило все тело, я еле добралась домой и рухнула с температурой сорок — что это было? Врач предположила вирус, потом я даже сделала анализ крови — да, был вирус. Но какой? Черт его знает. Обошлось — и ладно. И это в Москве, а я уж не говорю о Благовещенске или Комсомольске-на-Амуре.
Китайские СМИ пестрят передовицами о свезенных со всей страны в Ухань медиках, которые бесстрашно идут в бой, как солдаты на передовой. Медики плачут, но едут, потому что партия сказала «Надо!» Медсестры стригутся налысо, потому что велело начальство, и работают сутками в памерсах, поскольку снимать и надевать защитный костюм — отдельная эпопея.
Строителям дали 12 дней на возведение в Ухане двух больниц, всего 2600 коек. В сроки вроде укладываются, опыт есть — еще со времен эпидемии SARS начале двухтысячных. Плачут, возятся в грязи в масках, но строят. Потому что партия сказала «Надо!»
Мой папа — чернобылец, и я все пытаюсь сравнить. Вот тогда и партия говорила «Надо!», и кидали в бой огромные человеческие ресурсы, тех же военных, и были в Чернобыле настоящие, искренние подвижники.
А потом в Японии случилась Фукусима. Частная АЭС, готовых на подвиги особо не было. Радиация до сих пор утекает в океан.
И если, тысячу раз не дай Господь, что-нибудь а-ля Ухань (не говорю о Чернобыле) грянет в родной стране, найдет ли страна достаточно подвижников? Сколько оптимизированных врачей, например, пойдут на передовую?
Совершенно не хочу при этом сказать, что в Китае лучше, чем в России. Или что тоскую по КПСС. Просто пробую спроецировать китайскую ситуацию на наши реалии.
«Дозвониться в скорую было нереально»
При всей дисциплинированности китайцев, партийности, опыте SARS и прочая в Поднебесной дела нехороши.
Почитаем гонконгское издание «Феникс», у которого в Китае есть корпункты. Пресса Гонконга будет все же посвободней китайской.
«Феникс» публикует рассказ жителя Уханя Сяо Сюня.
13 января у его матери подскочила температура — 38. Сын отвез женщину в первую больницу. Диагноз — бронхит. Назначенное лечение не помогло, температура не спала, кашель продолжался.
Сяо снова поехал с мамой в больницу. На этот раз нашли пневмонию. Врач советовал госпитализацию, но отделение респираторных инфекций было заполнено. В отделение неотложной помощи стояла огромная очередь. Оставалось только принимать лекарства дома.
19 января женщине сделали повторную КТ и взяли анализы в другой больнице — Юнион. Двое докторов сказали Сюню: судя по всему, его мать заразилась новым коронавирусом, но у них нет тестового набора, чтобы это подтвердить.
Госпитализировать женщину так и не смогли — сын объехал несколько клиник, и нигде не было мест.

23 января Ухань закрыли. Дозвониться в скорую стало почти нереально. В городе ограничили поездки на личном транспорте, перестали работать такси и транспорт общественный. Пешком до ближайшей больницы надо было добираться три часа. В семье был мотоцикл, но везти по холоду (в тот день в Ухане было 3 градуса) больную не решались.
В доме кончились все прописанные лекарства. Днем мать Сяо Сюня начала задыхаться, правда, температура была невысокая. К вечеру наконец приехала скорая – но в больнице женщину опять не приняли, потому что у нее было всего 37,3. Сяо утверждает: городские медучреждения распространили сообщение о том, что пациенты без высокой температуры не должны обращаться к врачам.
«Больница была похожа на рынок — полно народу, отделение неотложной помощи переполнено. Свободный коек нет. Несколько носилок с больными лежали на земле, на улице» – описал Сяо происходившее.
Обратно домой мать пришлось везти на мотоцикле. «Я ехал очень медленно, чтобы маму не продуло, – рассказал мужчина. – Но после этого и сам простудился».
Сейчас матери Сяо остается только сидеть дома в отдельной комнате. Остальные трое членов семьи — два сына и муж, в квартире ходят в масках. 29 января женщина продолжала сильно кашлять. Сяо Сюнь все еще ждет возможности сделать ей тест на коронавирус.
«В изолятор все не помещаются»
Медсестра Чжан Ли (имя изменено) работает в изоляторе для больных коронавирусом уханьской больницы. Вот ее повествование, пусть довольно скупое.
«31 декабря нам разослали анкету для больных с вопросами о том, были ли они на рынке морепродуктов.
3 января наше отделение переоборудовали — всех прежних больных перевели в другие, а к нам стали поступать особые пациенты. Моя мама расплакалась, когда узнала, что мне придется с ними работать, она боялась, что я заражусь.
Сначала начальник рассказал нам, что коронавирус вроде как менее страшен, чем SARS (атипичная пневмония 2002-2003 годов – «МК»), и что особая защита в принципе не нужна — достаточно маски и халата. Но в итоге нас обязали надевать и защитную одежду, и очки.

В первые дни мы работали каждый день с 8 утра до полуночи. Некоторым коллегам пришлось отрабатывать суточные смены.
К нам кладут тех, кто не может за собой ухаживать, самых тяжелых подключают к аппаратам искусственного дыхания.
Во многих больницах Уханя нет мест — они просто не могут принимать людей. В моем отделении сейчас 30 человек с коронавирусом, всего в нашей больнице таких 100. В изолятор все не помещаются, других кладут в обычные палаты.
Схема действий такая: сначала нужно выяснить, контактировал ли обратившийся к нам с зараженными коноравирусом. Потом у человека берут мазки из горла, делают анализ на вирусы гриппа и КТ легких. Если виды известных инфекций исключены, тогда делают анализ на коронавирус».
«Попрощаться не дали»
Еще одна публикация — монолог жительницы Уханя Цянь Цянь. Мама Цянь Цянь умерла в первый день китайского Нового года.
17 января ей сделали плановую операцию на легком. Муж ухаживал за ней в палате.
Больной стало хуже — врачи заподозрили, что в больнице она заразилась коронавирусом.
Ее перевели в четырехместную палату, где лежали еще трое «на подозрении». Муж решил остаться с ней — ночевал он в коридоре, сидя на принесенном из дома стуле. Единственным его средством защиты была маска.
Цянь Цянь гостила в другом городе у бабушки, и срочно вернулась домой. Отец запретил ей приходить.
Брат Цянь Цянь все-таки принес родителям куриного бульону, еда в больнице была плохая. При этом он надел дождевик, маску, бахилы и медицинские перчатки, заклеив «щелки» скотчем.
Врач хотел перевести женщину в другой госпиталь, где оборудование было лучше, но там кончились места.

22 января диагноз у мамы подтвердился. Отец тоже сдал анализ — он оказался отрицательным. Цянь Цянь просила, чтобы он поехал домой поспать, но отец все равно боялся, что может принести вирус в семью. В больнице с матерью врачи ему остаться не разрешили.
Цянь Цянь встретилась с ним на больничной парковке: отец сидел в своей машине, она — в своей. Они видели друг друга, но из предосторожности говорили по телефону. Цянь Цянь оставила ему поллитровую бутылку спирта, чтобы он опрыскал себя и машину.
Отец решился поехать в другую больницу — там его оставили на карантине. Цянь Цянь купила на черном рынке иммуноглобулин, чтобы передать родителям. Ампула стоила 800 юаней (5 400 рублей — “МК”)
Они с братом выбросили всю одежду, которую надевали в последние дни, а перед этим порезали ее ножницами — вдруг кто-то захотел бы подобрать.
Ночью отец прислал детям пароль от свой банковской карты, мобильного телефона и детали страховки.
Утром Цянь-Цянь позвонили из больницы и сказали, что ее мать умерла. Причина смерти – дыхательная недостаточность, вызванная новой коронавирусной инфекцией.
Девушку и ее брата попросили ждать у морга. Попрощаться им не разрешили. Вынесли документы на подпись и обязались захоронить тело по особой процедуре.
Крылья членов партии
Китайская пресса выступает гораздо более бравурно, рапортуя об успехах борьбы с коронавирусом и боевом настрое уханьцев. Правда, градоначальник Уханя признал на сегодняшней пресс-конференции, что в городе не хватает медицинских средств, несмотря на помощь всего Китая.
Между тем по всему Китаю ищут тех, кто уехал из Уханя до закрытия города или контактировал с уханьцами и призывают граждан сообщать о всех таких случаях. Бессимптомных как минимум сажают на двухнедельный карантин. Власти объявили об использовании биг дата — электронных больших данных, для отслеживания перемещений граждан и выявления подозрительных не заявленных случаев.
В Пекине начали экстренную реконструкцию больницы «Сяотаньшань», которую во время эпидемии SARS-2003 построили за неделю.
А на въездах в деревни повсюду стоят народные дружинники, которые не пускают чужаков. В репортажах сообщают, что партийные чиновники проводят проверки — подъезжают к кордонам, и, когда их отказываются пропускать, выражают благодарность бдительным гражданам.

Кстати, Ухань закрыт на выезд — но не на въезд. Уханьцев, которые успели улететь за границу, срочно возвращают в родной город спецбортами — из Таиланда, Малайзии, Японии и Сингапура. Пассажиры, как пишут, «возвращаются домой со слезами счастья». Экипажи самолетов состоят из«членов партии и кадров с сильными политическими и профессиональными качествами».
«Никто не воспринял это всерьез»
Но и в китайской прессе проскальзывают очень печальные статьи. «Шанхай обсервер», орган, как я понимаю, шанхайского горкома партии, публикует историю Ван Тяньгуна, чья 64-летняя мать умерла в Ухане три дня назад.
С момента ее помещения в изолятор до кончины прошло 11 часов.
Когда началась эпидемия, Ван Тянгун стал волонтером, перевозил медиков по городу. Сейчас он на карантине дома, признаков болезни нет.

Мать Вана начала кашлять 17 января, никто не воспринял это всерьез — простуда и простуда. На рынке морепродуктов женщина не была. Но по городу ездила на автобусе и ходила в магазины за покупками.
У нее ухудшился аппетит, ее слабило, но температура не поднималась.
23 января Ван отвез маму в обычную больницу, а не в «коронавирусную». Так рекомендовали городские службы здравоохранения — если человек не ходил в последнее время на рынок морепродуктов и у него не было явных симптомов, надо обращаться к обычным терапевтам и потом лечиться дома.
Терапевт померил температуру — нормальная. Прописал лекарства от кашля.
Прошло еще два дня. Сын все-таки решил сделать маме КТ легких. Врачу картина показалась тревожной, но у него опять-таки не было тестового комплекта на коронавирус.
Женщине сделали укол и дали закрепляющее.
27 января мать Вана стала задыхаться. Он снова отвез ее в больницу и попросил дать подышать из кислородного баллона. Свободных баллонов не было.
В другой клинике повезло больше — маме провели кислородную терапию.

Наконец врачи из чата с волонтерами помогли Вану устроить мать в госпиталь, оборудованный под лечение коронавирусной пневмонии. В отделении работали 4 медсестры на 30 пациентов.
Ван считает, что за его мамой в изоляторе не уследили — если бы ей вовремя дали кислородную маску, она могла бы выжить.
Последний раз она позвонила сыну в 4 утра 29 января. Умерла в 8:10 утра.
Я очень-очень надеюсь, что ко всем нашим бедам не прибавится еще и эпидемия. Коронавирусом у нас занялись вплотную. По крайней мере, судя по новостям из правительства. Но, кроме коронавируса, может ведь грянуть и что-то другое.
Выдержим ли мы подобное испытание?
Ира, дорогая коллега моя, выздоравливай скорей. Мы тебя ждем на работе. Пей чай с малиной, не забудь про шерстяные носки. И не читай новости хотя бы пару дней.
10 врачей, прославивших российскую медицину

В этот день мы решили вспомнить выдающихся отечественных врачей.
Фёдор Петрович Гааз (1780 — 1853)
 Русский врач немецкого происхождения, известный под именем «святой доктор». С 1806 года состоял в качестве врача на русской службе. В 1809 и 1810 годах совершил путешествия по Кавказу, где изучал минеральные источники (ныне Кавказские Минеральные Воды), исследовал источники в Кисловодске, открыл источники Железноводска, первым сообщил об источниках в Ессентуки. Во время войны 1812 года с Наполеоном работал в качестве хирурга в Российской Армии.
Русский врач немецкого происхождения, известный под именем «святой доктор». С 1806 года состоял в качестве врача на русской службе. В 1809 и 1810 годах совершил путешествия по Кавказу, где изучал минеральные источники (ныне Кавказские Минеральные Воды), исследовал источники в Кисловодске, открыл источники Железноводска, первым сообщил об источниках в Ессентуки. Во время войны 1812 года с Наполеоном работал в качестве хирурга в Российской Армии.
Гааз был членом Московского тюремного комитета и главным врачом московских тюрем. Свою жизнь посвятил облегчению участи заключённых и ссыльных. Он добился, чтобы от кандалов освобождали стариков и больных, упразднил в Москве железный прут, к которому приковывали по 12 ссыльных, следовавших в Сибирь. Также он добился отмены бритья половины головы у женщин. По его инициативе были открыты тюремная больница и школа для детей арестантов.
Кроме этого Гааз боролся за отмену права помещиков ссылать крепостных, и принимал и снабжал лекарствами бедных больных.
Девиз доктора Гааза: «Спешите делать добро». В честь известного медика названо Федеральное государственное лечебно-профилактическое учреждение «Областная больница имени доктора Ф. П. Гааза».
Григорий Антонович Захарьин (1829 — 1897)
 Русский врач-терапевт, основатель московской клинической школы. Окончил медицинский факультет Московского университета, был профессором по кафедре диагностики Московского университета, позднее – директором факультетской терапевтической клиники. В 1894 году Захарьин лечил императора Александра III.
Русский врач-терапевт, основатель московской клинической школы. Окончил медицинский факультет Московского университета, был профессором по кафедре диагностики Московского университета, позднее – директором факультетской терапевтической клиники. В 1894 году Захарьин лечил императора Александра III.
Захарьин стал одним из самых выдающихся клиницистов-практиков своего времени и внес огромный вклад в создание анамнестического метода исследования больных. Свои приемы диагностики и взгляды на лечение изложил в «Клинических лекциях».
Методика исследования по Захарьину составляла многоступенчатый расспрос врачом больного, позволявший составить представление о течение болезни и факторах риска. При этом Захарьин уделял мало внимания объективному исследованию и не признавал лабораторных данных.
Доктор Захарьин был известен своим непростым характером и несдержанностью в обращении с больными.
Николай Иванович Пирогов (1810 — 1881)
 Хирург и анатом, естествоиспытатель и педагог, создатель первого атласа топографической анатомии, основоположник военно-полевой хирургии, основатель анестезии. Один из основоположников хирургии как научной медицинской дисциплины. Разработал ряд важных операций и хирургических приемов, первым предложил ректальный наркоз и начал использовать эфирный наркоз. Впервые в мире применил наркоз в военно-полевой хирургии.
Хирург и анатом, естествоиспытатель и педагог, создатель первого атласа топографической анатомии, основоположник военно-полевой хирургии, основатель анестезии. Один из основоположников хирургии как научной медицинской дисциплины. Разработал ряд важных операций и хирургических приемов, первым предложил ректальный наркоз и начал использовать эфирный наркоз. Впервые в мире применил наркоз в военно-полевой хирургии.
Пирогов впервые широко применил гипсовую повязку. До этого гипс в медицине почти не использовался. Ограниченное применение имела крахмальная повязка, медленно высыхающая, размокающая от гноя и крови и неудобная в полевых условиях.
Во время обороны Севастополя привлек женщин к уходу за ранеными на фронте. Также именно он впервые ввёл обязательную первичную сортировку раненых на четыре группы. Смертельно раненным помощь оказывали священники и медсёстры, тяжелоранеными, требующими немедленной помощи, врач занимался в первую очередь. Тех, кому не требовалась срочная операция, отправляли в тыл. Легкоранеными, которых можно было быстро вернуть в строй, занимались фельдшеры.
Ещё до появления антисептиков Пирогов отделил раненых с гнойными и гангренозными осложнениями от тех, у кого раны были чистыми, что помогало избежать распространения инфекции.
Как педагог Пирогов стремился к осуществлению всеобщего начального обучения, был организатором воскресных народных школ. Также он боролся за отмену телесных наказаний в гимназии.
Николай Васильевич Склифосовский (1836 — 1904)
 Заслуженный русский профессор, хирург, один из родоначальников полостной хирургии (оперативного лечения женских болезней, заболеваний желудка, печени и жёлчных путей, мочевого пузыря), способствовал внедрению принципов антисептики и асептики, разработал оригинальную операцию соединения костей при ложных суставах («русский замок»). Внес значительный вклад в развитие военно-полевой хирургии, отстаивал приближение медицинской помощи к месту боя, принцип «сберегательного лечения» огнестрельных ранений, применение гипсовых повязок как средства иммобилизации при ранениях конечностей.
Заслуженный русский профессор, хирург, один из родоначальников полостной хирургии (оперативного лечения женских болезней, заболеваний желудка, печени и жёлчных путей, мочевого пузыря), способствовал внедрению принципов антисептики и асептики, разработал оригинальную операцию соединения костей при ложных суставах («русский замок»). Внес значительный вклад в развитие военно-полевой хирургии, отстаивал приближение медицинской помощи к месту боя, принцип «сберегательного лечения» огнестрельных ранений, применение гипсовых повязок как средства иммобилизации при ранениях конечностей.
Склифосовскому принадлежат более чем семидесят научных работ по хирургии, развитию асептики и хирургии в целом.
Имя Склифосовского присвоено Московскому научно-исследовательскому институту скорой помощи.
Черным пятном в биографии Склифосовского стала судьба его семьи. Единственный сын легендарного врача покончил жизнь самоубийством. Владимир застрелился незадолго до Октябрьской революции. Он состоял в террористической организации и должен был убить полтавского губернатора, однако, не смог застрелить человека, с которым дружила его семья.
В 1919 году казаки пробольшевистского отряда зверски убили жену Николая Васильевича и его старшую дочь. Причем от расправы их не смог спасти документ, подписанный Лениным, в котором говорилось, что на семью известного хирурга репрессии не распространяются.
Сергей Петрович Боткин
(1832 — 1889)
 Русский врач-терапевт, основатель учения о целостности организма человека, общественный деятель. Закончил медицинский факультет Московского университета, был участником Крымской войны, работал в Симферопольском госпитале. Также работал в клиниках Кенигсберга, Берлина, Вены, Англии, Парижа.
Русский врач-терапевт, основатель учения о целостности организма человека, общественный деятель. Закончил медицинский факультет Московского университета, был участником Крымской войны, работал в Симферопольском госпитале. Также работал в клиниках Кенигсберга, Берлина, Вены, Англии, Парижа.
В 1860 году Сергей Боткин переехал в Санкт-Петербург, где защитил докторскую диссертацию и получил звание профессора медицины.
Боткин стал одним из основателей женского медицинского образования, организовал школу для женщин-фельшеров, а также женские врачебные курсы. Впервые в России создал экспериментальную лабораторию, где исследовал физиологическое и фармакологическое действие лекарственных веществ. Создал новое направление в медицине, названное нервизмом. Именно он установил инфекционный характер такого заболевания, как вирусный гепатит, разработал диагностику и клинику блуждающей почки.
В 1861 открыл первую в истории клинического лечения больных бесплатную амбулаторию, добился постройки бесплатной больницы, открытой в 1880 году (Александровская барачная больница, ныне больница им. С. П. Боткина). Среди учеников Боткина 85 докторов наук, в том числе А. А. Нечаев, М. В. Яновский, Н. Я. Чистович, И. П. Павлов, А. Г. Полотебнов, Т. П. Павлов, Н. П. Симановский.
Иван Петрович Павлов
(1849 — 1936)
 Павлов Иван Петрович — один из авторитетнейших учёных России, физиолог, создатель науки о высшей нервной деятельности и представлений о процессах регуляции пищеварения. Является основателем крупнейшей российской физиологической школы и лауреатом Нобелевской премии в области медицины и физиологии 1904 года «за работу по физиологии пищеварения».
Павлов Иван Петрович — один из авторитетнейших учёных России, физиолог, создатель науки о высшей нервной деятельности и представлений о процессах регуляции пищеварения. Является основателем крупнейшей российской физиологической школы и лауреатом Нобелевской премии в области медицины и физиологии 1904 года «за работу по физиологии пищеварения».
Основные направления научной деятельности Павлова — исследование физиологии кровообращения, пищеварения и высшей нервной деятельности. Ученый разработал методы хирургических операций по созданию «изолированного желудочка», применил новый для своего времени «хронический эксперимент», позволяющий проводить наблюдения на здоровых животных в условиях, максимально приближенных к естественным.
В результате его работы формировалась новая научная дисциплина — наука о высшей нервной деятельности, в основе которой лежало представление о разделении рефлексов на условные и безусловные. Павлов и его сотрудники открыли законы образования и угасания условных рефлексов, были исследованы разные типы и виды торможения, открыты законы основных нервных процессов, изучены проблемы сна и установлены его фазы, и многое другое.
Широкую известность Павлову принесли его учение о типах нервной системы, которое основывается на представлениях о соотношении между процессами возбуждения и торможения, и учение о сигнальных системах.
Научная работа Павлова оказала влияние на развитие смежных областей медицины и биологии, в том числе в психиатрии. Под влиянием его идей сформировались крупные научные школы в терапии, хирургии, психиатрии, невропатологии.
Сергей Сергеевич Юдин (1891 — 1954)
 Крупный советский хирург и учёный, главный хирург НИИ СП им. Н. В. Склифосовского, директор НИИ хирургии им. А. В. Вишневского.
Крупный советский хирург и учёный, главный хирург НИИ СП им. Н. В. Склифосовского, директор НИИ хирургии им. А. В. Вишневского.
Юдин разработал методики резекции желудка при язвенной болезни, прободной язве желудка и желудочном кровотечении, операции создания искусственного пищевода.
Сергей Сергеевич Юин написал 15 монографий, опубликовал 181 научную работу.
В 1948 году был арестован НКВД по ложному обвинению, как «враг Советского государства, снабжавший английскую разведку шпионскими сведениями о нашей стране». Во время пребывания в тюрьме написал книгу «Размышления хирурга». С 1952 года до освобождения в сентябре 1953 года был в ссылке, во время которой работал хирургом в Бердске. Освобожден врач был только после смерти Сталина, в 1953 году.
Владимир Петрович Филатов (1875 — 1956)
 Советский офтальмолог, разработавший метод пересадки роговицы, при котором пересадочным материалом является донорская роговица. В области восстановительной хирургии предложил метод пересадки кожи при помощи так называемого мигрирующего круглого кожного стебля. Также Филатов разработал и ввел в практику хирургической офтальмологии методы пересаживания роговицы глаз трупов, предложил новые методы лечения глаукомы, трахомы, травматизма в офтальмологии.
Советский офтальмолог, разработавший метод пересадки роговицы, при котором пересадочным материалом является донорская роговица. В области восстановительной хирургии предложил метод пересадки кожи при помощи так называемого мигрирующего круглого кожного стебля. Также Филатов разработал и ввел в практику хирургической офтальмологии методы пересаживания роговицы глаз трупов, предложил новые методы лечения глаукомы, трахомы, травматизма в офтальмологии.
В ходе практики изобрел много оригинальных офтальмологических инструментов, создал учение о биогенных стимуляторах и разработал методы тканевой терапии, которая широко применяется в медицине и ветеринарии.
За свою жизнь Филатов опубликовал более 430 работ, основал большую офтальмологическую школу, среди его учеников: Н. А. Пучковская, Т. И. Ерошевский.
 Валентин Феликсович Войно-Ясенецкий (Архиепископ Лука)
Валентин Феликсович Войно-Ясенецкий (Архиепископ Лука)
Хирург, профессор медицины и духовный писатель, епископ Русской православной церкви. С 1946 года – архиепископ Симферопольский и Крымский. Лауреат Сталинской премии первой степени.
В 1898 году стал студентом медицинского факультета Киевского университета, позже работал в Киевском медицинском госпитале Красного Креста. В 1904 году во время войны с Японией был направлен с госпиталем Красного Креста на Дальний Восток и работал в Чите, где заведовал хирургическим отделением госпиталя. Там же познакомился с сестрой милосердия Анной Ланской, которую раненые называли «святой сестрой», и женился на ней.
Позже работал земским врачом в больницах Симбирской, Курской, Саратовской и Владимирской губернии, проходил практику в Московских клиниках. Сделал множество операций на мозге, органах зрения, сердце, желудке, кишечнике, желчных путях, почках, позвоночнике, суставах. Своей работой внес много нового в технику операций. В 1908 году Валентин Феликсович приезжает в Москву и становится экстерном хирургической клиники профессора П. И. Дьяконова.
Войно-Ясенецкий был одним из инициаторов организации Ташкентского университета, был избран профессором топографической анатомии и оперативной хирургии этого университета. В разного рода сложных операциях он находил и первым применял методы, получившие затем повсеместное признание.
В 1921 году Войно-Ясенецкий был рукоположен во диакона, потом во иерея и назначен младшим священником Ташкентского кафедрального собора, при этом оставаясь профессором университета, продолжая оперировать и читать лекции. В 1923 году принял монашество с именем в честь святого апостола и евангелиста Луки. В этом же году началась череда арестов и репрессий. В общей сложности архиепи́скоп Лука́ провёл в ссылке 11 лет.
Был реабилитирован в апреле 2000 года. Украинская православная церковь причислила Архиепископа Луку к лику святых 1995 году, а в 2000 году канонизирован Русской православной церковью в сонме новомучеников и исповедников Российских для общецерковного почитания.
Кроме значимых трудов на медицинские темы, архиепископ Лука составил много проповедей и статей духовно-нравственного и патриотического содержания.
Гавриил Абрамович Илизаров (1921 — 1992)
 Хирург-ортопед, одним из основных достижений которого является изобретение в 1951 году универсального аппарата внешней фиксации для лечения переломов и деформаций костей, которым и сегодня широко пользуются во всем мире.
Хирург-ортопед, одним из основных достижений которого является изобретение в 1951 году универсального аппарата внешней фиксации для лечения переломов и деформаций костей, которым и сегодня широко пользуются во всем мире.
Также Илизаров является основателем Центра восстановительной травматологии и ортопедии, который носит его имя. Илизаров является автором более чем 600 научных медицинских работ, автором 194 изобретений.







 Валентин Феликсович Войно-Ясенецкий (Архиепископ Лука)
Валентин Феликсович Войно-Ясенецкий (Архиепископ Лука)
